Le grand débat cardiaque : faut-il calmer le cœur ou le remettre dans le droit chemin ?
Imaginez un moteur qui tourne au ralenti, saccadé et imprévisible. C'est exactement ce qui se passe lors d'une crise de Fibrillation Auriculaire. Cette arythmie, la plus courante au monde, transforme les battements réguliers de votre cœur en une danse chaotique. Pendant longtemps, la médecine a considéré cette situation comme inévitable avec l'âge. Mais aujourd'hui, nous savons que chaque battement irrégulier compte. La question cruciale n'est plus seulement "comment traiter", mais "quand" et "comment" intervenir pour éviter les conséquences graves, notamment les accidents vasculaires cérébraux (AVC).
Vous vous demandez probablement quelle stratégie est la meilleure pour vous ou vos proches. Est-il préférable de simplement ralentir le cœur pour qu'il ne pompe pas trop vite, ou faut-il absolument tenter de restaurer son rythme naturel ? La réponse n'est plus aussi simple qu'il y a dix ans. Les recommandations ont changé radicalement grâce à de nouvelles études scientifiques majeures publiées récemment.
Les deux approches face à face : vitesse versus régularité
Pour comprendre le choix thérapeutique, il faut distinguer deux stratégies principales. D'un côté, il y a le contrôle de la fréquence cardiaque. L'objectif ici n'est pas de corriger l'arythmie elle-même. On accepte que le cœur reste en fibrillation, mais on utilise des médicaments pour empêcher qu'il ne batte trop vite. L'idée est de réduire la charge de travail sur le muscle cardiaque.
De l'autre côté, il existe le contrôle du rythme. Cette approche vise à ramener le cœur dans son rythme normal, appelé sinus, et à le maintenir ainsi. Cela peut passer par des médicaments antiarythmiques puissants ou par des procédures invasives comme l'ablation par cathéter. Le but est d'éliminer complètement les symptômes liés aux palpitations et de préserver la fonction cardiaque à long terme.
Dans le passé, le consensus médical penchait fortement vers le contrôle de la fréquence. Des essais cliniques emblématiques comme l'étude AFFIRM, publiée en 2002, montraient que la mortalité globale était similaire entre les deux groupes. Cependant, ces anciennes études utilisaient des technologies moins précises et des médicaments plus anciens, souvent lourds d'effets secondaires.
Le tournant scientifique de 2020-2023
La donne a changé avec la publication de l'étude EAST-AFNET 4 en 2020. Ce vaste essai clinique a suivi près de 2 800 patients atteints de fibrillation auriculaire récente. Les résultats ont été clairs : une prise en charge précoce visant à contrôler le rythme réduisait significativement le risque de décès cardiovasculaire, d'AVC, d'hospitalisation pour insuffisance cardiaque ou de syndrome coronarien aigu par rapport au traitement habituel centré sur la seule fréquence.
Cette découverte a conduit la Société Européenne de Cardiologie (ESC) à réviser ses lignes directrices en 2023. Aujourd'hui, les experts recommandent d'offrir le contrôle du rythme dès le début de la maladie, peu importe la sévérité des symptômes ressentis. Pourquoi ? Parce que même si vous ne ressentez rien, le chaos électrique dans l'oreillette gauche peut endommager progressivement le cœur et favoriser la formation de caillots sanguins.
Cependant, cela ne signifie pas que le contrôle de la fréquence est obsolète. Il reste une option vitale, notamment pour les patients âgés de plus de 75 ans, ceux présentant de nombreuses comorbidités, ou lorsque le retour au rythme normal est impossible à maintenir durablement. La clé réside dans la personnalisation du traitement.
Prévention des AVC : le pilier non négociable
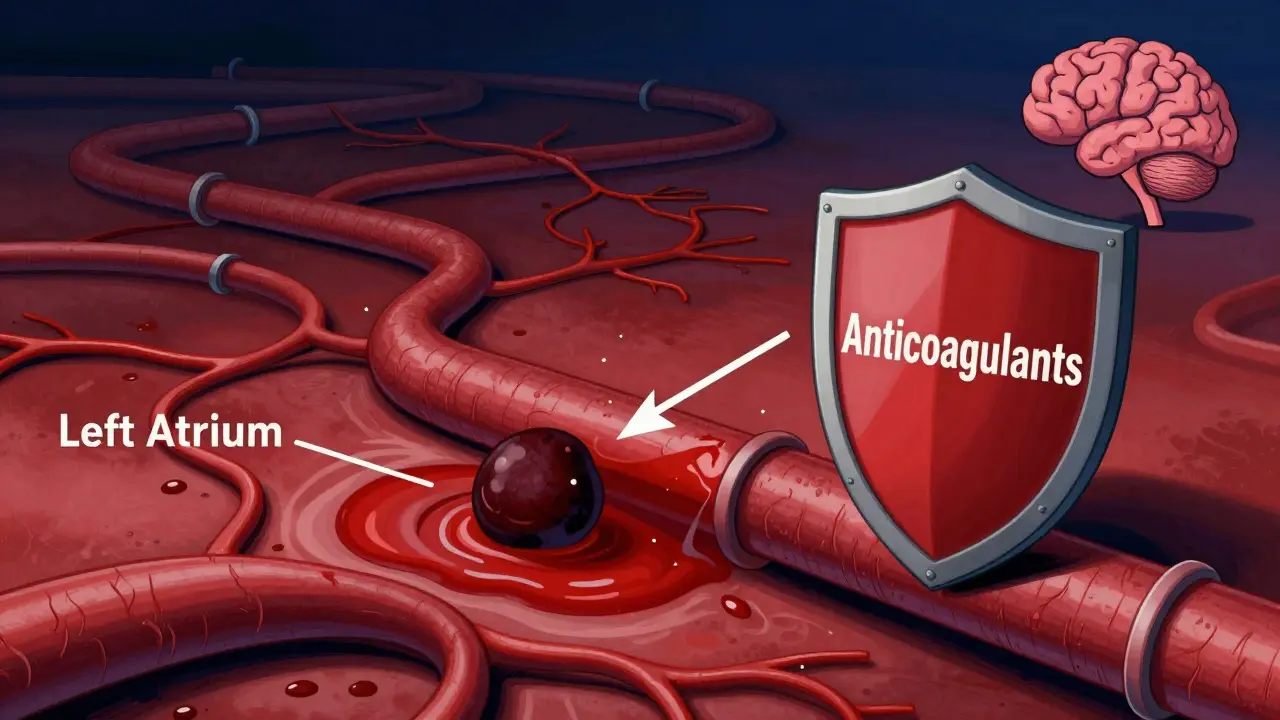
Peu importe la stratégie choisie pour gérer les battements, un point demeure universel : la prévention des thromboembolies. Lors d'une fibrillation auriculaire, le sang stagne dans l'oreillette gauche. Ce liquide immobile a tendance à coaguler, formant des caillots. Si un de ces caillots se détache, il peut voyager jusqu'au cerveau et provoquer un AVC potentiellement fatal.
Il est crucial de comprendre que ni le contrôle de la fréquence, ni le contrôle du rythme ne protègent automatiquement contre les AVC. Même si vous réussissez à rétablir un rythme sinusal parfait, le risque de caillot persiste tant que la fibrillation n'est pas considérée comme guérie définitivement, ce qui est rare. Par conséquent, la prescription d'anticoagulants oraux directs (AOD) ou d'antivitaminiques K dépend exclusivement de votre score de risque individuel.
Les médecins utilisent généralement le score CHA2DS2-VASc pour évaluer ce danger. Il prend en compte des facteurs tels que l'âge, le sexe, la présence de diabète, d'hypertension artérielle, d'antécédents d'AVC ou d'insuffisance cardiaque. Un score élevé signifie un anticoagulant obligatoire, quel que soit votre traitement rythmique.
Quand privilégier le contrôle du rythme ?
Si vous êtes jeune (moins de 65 ans), actif et souffrez de symptômes invalidants comme des essoufflements, des vertiges ou une fatigue extrême due aux palpitations, le contrôle du rythme est souvent la voie royale. Il améliore considérablement la qualité de vie.
- L'ablation par cathéter : Cette procédure consiste à détruire les petites zones de tissu cardiaque responsables des signaux électriques anormaux. Avec les progrès technologiques, les taux de complication sont passés de 20 % dans les années 2000 à moins de 5 % aujourd'hui.
- Les nouveaux médicaments : Des molécules comme le dronedarone offrent un profil de sécurité supérieur aux anciennes options, permettant un maintien du rythme sinusal sans les risques thyroïdiens ou pulmonaires associés à l'amiodarone.
Les patients souffrant également d'insuffisance cardiaque tirent particulièrement bénéfice d'une restauration rapide du rythme, car le cœur fonctionne bien plus efficacement lorsqu'il bat de manière coordonnée.
Quand le contrôle de la fréquence suffit-il ?
Tout le monde ne nécessite pas une intervention agressive. Pour certains patients, la simplicité et la tolérance priment. L'étude RACE II a démontré qu'un contrôle "laxiste" de la fréquence (maintenir le pouls sous 110 battements par minute au repos) était aussi efficace qu'un contrôle strict (sous 80 bpm) en termes de survie et d'hospitalisations.
Cette approche est idéale pour :
- Les personnes âgées fragiles (> 75 ans) chez qui les effets secondaires des antiarythmiques pourraient être dangereux.
- Ceux qui ne présentent aucun symptôme gênant lié à l'arythmie.
- Les patients ayant une fibrillation permanente établie depuis très longtemps, où le retour au rythme normal serait difficile à maintenir.
Les médicaments utilisés ici, comme les bêtabloquants (par exemple, le métoprolol) ou les bloqueurs des canaux calciques (comme le diltiazem), sont largement disponibles, peu coûteux et faciles à gérer au quotidien.
| Critère | Contrôle de la Fréquence | Contrôle du Rythme |
|---|---|---|
| Objectif principal | d>Ralentir les battements d>Restaurer le rythme normal||
| Médicaments typiques | d>Bêtabloquants, Bloqueurs calciques d>Antiarythmiques (Amiodarone, Flecainide)||
| Procédures | d>Aucune nécessaire d>Ablation par cathéter, Cardioversion||
| Profil patient idéal | d>Sénior, asymptomatique, comorbidités multiples d>Jeune, symptomatique, insuffisance cardiaque||
| Impact sur la qualité de vie | d>Modéré (si symptômes persistent) d>Élevé (souvent disparition des symptômes)
Facteurs décisifs pour votre décision
Le choix final repose sur une discussion détaillée avec votre cardiologue. Plusieurs éléments entrent en jeu. Votre âge biologique est un facteur majeur. Comme le souligne la revue Clinical Cardiology Journal of Medicine, les résultats des anciennes études incluaient majoritairement des patients de plus de 70 ans. Ces conclusions ne s'appliquent pas nécessairement aux patients plus jeunes, qui ont beaucoup à gagner sur le plan de la longévité et de la préservation musculaire cardiaque.
Votre niveau d'activité physique influence aussi la stratégie. Si vous voulez continuer à faire du sport intensément, un cœur en fibrillation, même contrôlé en fréquence, peut limiter vos performances et entraîner une dilatation progressive de l'oreillette. Dans ce cas, tenter de retrouver un rythme sinusal via l'ablation devient une priorité.
Enfin, la persistance de l'arythmie compte. Plus la fibrillation dure longtemps, plus elle devient "autonome" et difficile à corriger. C'est pourquoi la fenêtre d'intervention optimale se situe souvent dans les premiers mois suivant le diagnostic initial.
Quelle est la différence principale entre contrôle de la fréquence et du rythme ?
Le contrôle de la fréquence vise uniquement à ralentir le nombre de battements par minute pour soulager le cœur, sans chercher à corriger l'irrégularité du rythme. Le contrôle du rythme, lui, utilise des médicaments ou des interventions pour ramener le cœur à son battement normal et régulier (rythme sinusal).
Est-ce que l'ablation par cathéter guérit définitivement la fibrillation auriculaire ?
L'ablation est très efficace, surtout pour les formes paroxystiques (qui apparaissent et disparaissent). Elle offre des taux de succès élevés, mais la fibrillation peut parfois récidiver après plusieurs années. Ce n'est pas toujours une garantie à vie absolue, mais c'est le traitement le plus proche d'une "guérison" structurelle disponible actuellement.
Dois-je prendre des anticoagulants si je fais une ablation ?
Oui, très probablement. L'ablation traite l'arythmie, mais ne supprime pas instantanément tous les risques de formation de caillots. La décision d'arrêter les anticoagulants dépendra de votre score de risque cardiovasculaire global (score CHA2DS2-VASc) et de la stabilité de votre rythme après la procédure, évaluée par votre médecin.
Pourquoi les recommandations ont-elles changé récemment ?
Les anciennes études dataient des années 2000 et utilisaient des techniques moins performantes. L'étude EAST-AFNET 4 (2020) a prouvé que traiter l'arythmie tôt réduisait les décès et les AVC. De plus, les nouvelles méthodes d'ablation sont beaucoup plus sûres qu'auparavant, rendant le contrôle du rythme accessible à plus de patients.
À partir de quel âge le contrôle de la fréquence est-il privilégié ?
Il n'y a pas de limite stricte, mais le contrôle de la fréquence est souvent préféré chez les patients de plus de 75 ans, surtout s'ils ont d'autres problèmes de santé importants. À cet âge, les risques liés aux médicaments antiarythmiques ou aux procédures invasives peuvent surpasser les bénéfices d'un retour au rythme normal.