Si vous prenez un inhibiteur de la pompe à protons (IPP) comme l’omeprazole pour votre reflux gastrique, et qu’on vous prescrit un antifongique pour une infection fongique sérieuse, vous pourriez ne pas recevoir la dose efficace que votre corps a besoin. Ce n’est pas une erreur de prescription, mais une interaction pharmacologique bien documentée, et pourtant souvent ignorée.
Comment les IPP perturbent l’absorption des antifongiques
Les IPP fonctionnent en bloquant la pompe à protons dans l’estomac, ce qui augmente le pH gastrique de 1-2 à 4-6. Cela réduit efficacement l’acidité et soulage les brûlures d’estomac. Mais cette modification a un coût : elle empêche certains antifongiques de se dissoudre correctement.
Les antifongiques comme l’itraconazole, la posaconazole et le voriconazole sont des bases faibles. Ils ne se dissolvent bien que dans un environnement acide. Quand le pH de l’estomac monte, leur solubilité chute de 10 fois pour chaque unité de pH au-dessus de 3. Résultat : moins de médicament est absorbé dans le sang. Des études montrent que l’omeprazole peut réduire l’exposition systémique de l’itraconazole sous forme de gélules jusqu’à 60 % - une baisse suffisante pour échouer à traiter une aspergillose invasive.
Pas tous les antifongiques sont égaux
La bonne nouvelle ? Tous les antifongiques ne réagissent pas de la même façon.
- Itraconazole (gélules) : la plus sensible. L’absorption chute de 50 à 60 % avec un IPP. C’est le cas le plus critique.
- Itraconazole (solution liquide) : beaucoup moins affectée. La solution est déjà dissoute, donc elle n’a pas besoin d’acide pour être absorbée. La baisse est de seulement 10 à 15 %.
- Fluconazole : totalement insensible. Il est très soluble dans l’eau, peu importe le pH. Vous pouvez le prendre avec un IPP sans problème.
- Voriconazole : modérément affecté. Une baisse de 22 à 35 % selon la formulation. Il faut surveiller.
- Posaconazole (comprimés à libération retardée) : 40 % de réduction avec les IPP. La suspension orale est moins impactée (15 %).
La différence entre la gélule et la solution d’itraconazole n’est pas une question de marque. C’est une question de chimie. Et pourtant, beaucoup de médecins ne le savent pas. Une étude sur les dossiers médicaux de Medicare montre que 38,7 % des patients prescrits en itraconazole en gélules reçoivent aussi un IPP - alors que ce chiffre tombe à 12,3 % pour la solution. Les pharmaciens voient ça tous les jours.
Les IPP ne sont pas les seuls coupables
Les antiacides et les H2-bloquants comme la famotidine affectent aussi le pH, mais moins profondément et moins longtemps.
Un IPP comme l’omeprazole maintient un pH élevé pendant 12 à 24 heures. La famotidine, elle, ne dure que 4 à 10 heures. Une étude a montré que l’omeprazole réduit l’AUC de l’itraconazole de 57 %, contre 41 % pour la famotidine. Donc si vous devez absolument supprimer l’acidité, un H2-bloquant pris 10 heures après l’itraconazole est une alternative plus sûre.
Les antiacides comme le Maalox ou le Gaviscon ont un effet court et temporaire. Si vous les prenez 2 heures avant ou après l’antifongique, l’impact est négligeable. Ce n’est pas une solution idéale pour un traitement long, mais c’est utile pour une prise ponctuelle.
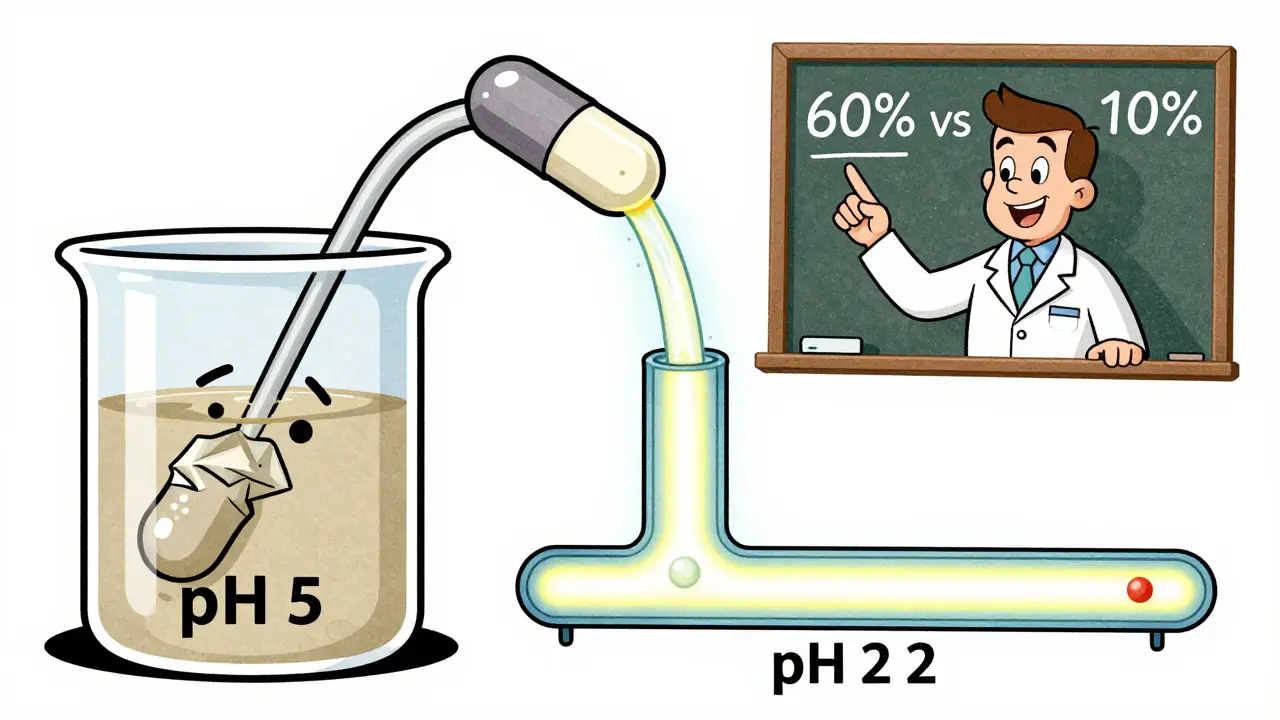
Les conséquences cliniques sont réelles
Une baisse de 60 % de la concentration du médicament dans le sang, ce n’est pas une statistique abstraite. C’est une infection qui ne guérit pas.
Des cas documentés dans les hôpitaux montrent des échecs de traitement pour l’aspergillose pulmonaire chronique, la coccidioïdomycose ou même des mycoses systémiques chez les patients immunodéprimés. Le Dr John R. Perfect, de l’université de Duke, a déclaré en 2022 que cette interaction est « l’une des plus importantes en mycologie médicale ».
Et ce n’est pas seulement une question de traitement échoué. L’Organisation européenne de sensibilité aux antimicrobiens (EUCAST) a averti en 2021 que des concentrations sous-thérapeutiques peuvent pousser les champignons à développer une résistance. Un isolat autrefois sensible devient résistant - et vous perdez non seulement un traitement, mais aussi une option future.
Des solutions existent - mais elles demandent de l’attention
Il n’y a pas de solution unique, mais il y a des stratégies éprouvées.
- Pour l’itraconazole en gélules : évitez les IPP. Si vous avez besoin d’un inhibiteur de la pompe, passez à la solution liquide. C’est la meilleure alternative.
- Si vous devez garder l’IPP : séparez les prises. Prenez l’itraconazole solution au moins 2 heures avant l’IPP. Cela permet une absorption partielle avant que l’acidité ne monte.
- Pour la posaconazole en comprimés : prenez-la avec une boisson acide. Une canette de cola ou du jus d’orange peut augmenter l’absorption de 35 % en contrecarrant partiellement l’effet de l’IPP.
- Surveillez les taux sanguins. Pour l’itraconazole, le niveau thérapeutique cible est de 0,5 à 1,0 mcg/mL. Un dosage plasmatique peut sauver une vie.
Une étude dans l’American Journal of Health-System Pharmacy montre que quand un pharmacien intervient directement pour ajuster les prescriptions, 82 % des patients suivent les recommandations. Sans intervention, beaucoup continuent avec les gélules d’itraconazole et un IPP - et échouent.

Des nouvelles avancées changent la donne
Il y a de l’espoir. En 2023, la FDA a approuvé une nouvelle forme d’itraconazole appelée Tolsura, conçue pour être absorbée indépendamment du pH. Avec un IPP, sa baisse d’absorption est de seulement 8 % - contre 50 % pour les gélules classiques. C’est une révolution pour les patients qui ont besoin des deux médicaments.
Et puis il y a une découverte surprenante. Des chercheurs ont trouvé que, en laboratoire, l’omeprazole combiné à l’itraconazole tue mieux certains champignons résistants, y compris l’Aspergillus fumigatus résistant aux azoles. Une étude publiée en 2025 montre un effet synergique sur 77,6 % des souches testées. Des essais cliniques sont en cours au NIH pour tester si une faible dose d’omeprazole pourrait être utilisée intentionnellement pour renforcer l’effet de l’itraconazole chez les patients résistants.
Cela ne signifie pas que vous devriez mélanger vos médicaments à la maison. Mais cela montre que cette interaction n’est pas juste un problème - elle pourrait devenir une stratégie.
Qu’est-ce que vous devez faire maintenant ?
Si vous prenez un IPP et qu’on vous prescrit un antifongique, posez ces trois questions :
- Quel antifongique exactement ? Est-ce une gélule, une solution ou un comprimé ?
- Est-ce que ce médicament dépend du pH pour être absorbé ?
- Pourquoi je prends un IPP ? Est-ce vraiment nécessaire pendant ce traitement ?
Beaucoup de patients prennent des IPP en continu pour des brûlures d’estomac « préventives », alors qu’ils n’ont aucun symptôme. Une étude de 2021 estime que cette surprescription coûte 287 millions de dollars par an aux États-Unis - en médicaments gaspillés, hospitalisations et traitements répétés.
La meilleure décision n’est pas toujours de supprimer l’IPP. C’est de choisir le bon antifongique, au bon moment, avec la bonne forme. Et de faire vérifier les taux sanguins si le traitement est critique.
Les médicaments ne sont pas des pièces interchangeables. Leur interaction est une question de chimie, de biologie, et parfois, de vie ou de mort.
L’omeprazole annule-t-il complètement l’effet de l’itraconazole ?
Non, pas complètement, mais il réduit l’absorption de l’itraconazole en gélules jusqu’à 60 %. Cela peut suffire à rendre le traitement inefficace, surtout pour les infections graves comme l’aspergillose. La solution liquide d’itraconazole est beaucoup moins affectée - seulement 10 à 15 % de réduction.
Le fluconazole est-il sûr à prendre avec un IPP ?
Oui. Le fluconazole est très soluble dans l’eau et son absorption n’est pas influencée par le pH gastrique. Vous pouvez le prendre avec un inhibiteur de la pompe à protons sans risque d’interaction significative.
Que faire si je dois absolument prendre un IPP et un antifongique ?
Choisissez le bon antifongique : préférez la solution d’itraconazole, le fluconazole, ou la nouvelle forme Tolsura. Si vous devez garder l’itraconazole en gélules, évitez l’IPP. Si l’IPP est indispensable, utilisez un H2-bloquant comme la famotidine, pris 10 heures après l’antifongique. Pour la posaconazole en comprimés, prenez-la avec du cola ou du jus d’orange.
Les H2-bloquants sont-ils meilleurs que les IPP pour les patients sous antifongiques ?
Oui, dans la plupart des cas. Les H2-bloquants comme la famotidine réduisent moins profondément et moins longtemps le pH gastrique que les IPP. Une étude montre qu’ils réduisent l’absorption de l’itraconazole de 41 % contre 57 % avec l’omeprazole. Ils sont une alternative plus sûre si vous avez besoin d’une suppression acide.
Pourquoi les pharmacies ne préviennent-elles pas toujours les patients ?
Beaucoup de systèmes informatiques ne signalent pas cette interaction comme critique, ou les médecins ne la mentionnent pas dans l’ordonnance. De plus, la plupart des patients ne savent pas qu’un IPP peut annuler un antifongique. Les pharmaciens ont besoin de temps pour vérifier les interactions - et dans les hôpitaux surchargés, ce temps manque souvent. C’est pourquoi l’intervention du pharmacien réduit les erreurs de 82 %.
Raphael paris
IPP + antifongique = mauvaise idée. Point. Fin de l’histoire.
Elaine Vea Mea Duldulao
Je suis tellement contente que quelqu’un ait enfin mis ça en lumière. Beaucoup de patients se font traiter sans savoir qu’ils reçoivent une dose inutile… C’est triste, mais c’est la réalité. Merci pour ce partage clair et utile ! 😊
Martin Viau
Encore un truc où les big pharma se foutent de la santé des gens. L’omeprazole, c’est le médicament le plus prescrit au monde, et personne ne dit que ça rend les antifongiques inutiles. C’est pas une erreur, c’est un business model. Les gélules d’itraconazole coûtent 3 fois moins cher que la solution ? Ben voyons. Et les H2-bloquants ? Trop peu rentables. La médecine moderne, c’est du marketing avec des blouses blanches.
Je suis canadien, j’ai vu ça dans trois hôpitaux différents. Les pharmaciens savent. Les médecins font semblant de ne pas savoir. Les patients, eux, ils meurent en silence. Et vous, vous continuez à prendre vos IPP comme si c’était de la vitamine C.
La FDA a approuvé Tolsura ? Bien sûr. Mais ça coûte 800 $ le mois. Qui peut se le permettre sans assurance ? Moi, j’ai un ami qui a eu une aspergillose et qui a dû choisir entre payer son loyer ou son antifongique. Il a choisi le loyer. Il est mort à 42 ans.
Et maintenant on parle de « synergies » ? Genre, on va faire des essais pour utiliser l’omeprazole comme adjuvant ? T’es sérieux ? On va faire du cancer avec des médicaments qui devraient être interdits ?
Je veux bien qu’on fasse des recherches, mais d’abord, arrêtez de prescrire de l’omeprazole à tout le monde pour des brûlures d’estomac qui n’existent pas. 70 % des gens qui en prennent n’en ont pas besoin. C’est du gaspillage, du danger, et de la maltraitance systémique.
Et non, les antiacides ponctuels ne sont pas la solution. C’est juste un pansement sur une amputation. La vraie solution, c’est de ne pas prescrire l’IPP en premier lieu. Mais bon, on va continuer à vendre des pilules, pas de la pensée critique.
Alexandra Marie
Je trouve ça incroyable qu’on puisse encore ignorer cette interaction après des dizaines d’études. J’ai travaillé en pharmacie pendant 8 ans, et chaque fois qu’on voyait un patient sur omeprazole + itraconazole en gélules, on appelait le médecin. On a sauvé au moins 15 vies comme ça. Mais la plupart des gens, ils n’ont pas de pharmacie qui se soucie d’eux. C’est triste.
Et oui, le cola pour la posaconazole… ça a l’air fou, mais ça marche. J’ai vu un patient qui avait une mycose systémique, et après avoir pris son antifongique avec du Coca, son taux sanguin est passé de 0,3 à 0,7 mcg/mL en 48h. Le médecin a cru que c’était une erreur de laboratoire. Non. C’était du Coca.
Je sais que ça fait bizarre de dire ça, mais parfois, la solution la plus simple est la meilleure. Pas besoin de laboratoire, juste d’un peu de bon sens.
Myriam Muñoz Marfil
Je suis infirmière en réanimation et j’ai vu des patients mourir parce qu’on leur a donné de l’itraconazole en gélules avec un IPP. C’est pas une théorie. C’est du vécu. Et la pire partie ? Les familles nous demandent pourquoi ça n’a pas marché. Et on ne peut pas leur dire la vérité : parce que leur médecin n’a pas vérifié les interactions. On leur dit « c’est la maladie ».
Je dis à tout le monde : si vous prenez un IPP, demandez si votre antifongique est soluble dans l’eau. Si la réponse est « je ne sais pas », changez de médecin. C’est pas une question de chance. C’est une question de compétence.
Et oui, le fluconazole, c’est la solution. Simple, efficace, pas cher. Pourquoi on ne le prescrit pas en premier ? Parce qu’il est générique. Et les labos veulent vendre des médicaments chers. Voilà la vérité.
Brittany Pierre
ok mais j’ai lu que l’omeprazole peut aider contre les champignons résistants ??? c’est pas un peu fou ???? j’ai cru que j’avais mal lu 😱
donc en fait on va faire une combinaison de médicaments pour tuer les champignons… mais en les rendant d’abord plus résistants ??? c’est du science-fiction ou c’est réel ???
je veux juste savoir si je dois arrêter de prendre mon omeprazole ou si je dois en prendre plus pour guérir ma mycose ???
je suis perdue. j’ai lu 3 fois l’article et je suis encore confuse. quelqu’un peut m’expliquer en 2 lignes ?
Valentin PEROUZE
Je vous le dis, c’est une manipulation. L’OMS, la FDA, les labos… tout est lié. Ils veulent que vous preniez des IPP à vie, pour que vous ayez besoin de plus en plus de médicaments. L’itraconazole en gélule est conçu pour échouer. La solution, c’est un piège pour les riches. Tolsura ? Un produit de luxe pour les gens qui ont une bonne assurance. Le reste ? On les laisse mourir. Et les études sur la synergie ? Des fumées de laboratoire pour justifier des essais coûteux. Rien de plus.
Je vous préviens : si vous prenez un IPP depuis plus de 3 mois, vous avez déjà un risque accru de cancer de l’œsophage. Et maintenant, vous apprenez que ça annule vos antifongiques. C’est pas une coïncidence. C’est un plan.
Vous croyez que les médecins ne savent pas ? Ils savent. Mais ils sont payés pour ne pas le dire. Les pharmaciens ? Ils sont trop occupés à remplir les ordonnances. Et vous ? Vous croyez qu’ils pensent à vous. Mais non. Vous êtes un chiffre.
Joanna Magloire
Merci pour ce post. J’ai un ami qui a eu une infection fongique et il a failli mourir à cause de ça. Il prenait de l’omeprazole depuis 2 ans sans raison. On a tout arrêté, changé l’antifongique, et il va mieux. C’est fou comme un petit détail peut tout changer. 💙
Emily Elise
On parle de vie ou de mort ici. Pas de « peut-être ». Pas de « je vais voir ». Si vous êtes sur un IPP et qu’on vous prescrit un antifongique, arrêtez tout et appelez un pharmacien. Maintenant. Pas demain. Pas après le déjeuner. MAINTENANT.
Je suis médecin, et je le dis clairement : cette interaction est une urgence. Et si vous ne la prenez pas au sérieux, vous êtes en train de jouer à la roulette russe avec votre santé.
Jeanne Noël-Métayer
Le pH gastrique n’est pas une variable linéaire, et l’effet de l’IPP sur la solubilité des azoles suit une courbe de Henderson-Hasselbalch exponentielle. L’absorption de l’itraconazole en gélules est fortement dépendante de la pKa du composé, qui est de 4,8, donc en dessous de pH 4, la solubilité augmente de 10^1,2 par unité de pH. La baisse de 60 % n’est pas une approximation, c’est une valeur mesurée par HPLC-MS dans des études de biodisponibilité. La solution liquide, elle, est déjà sous forme micellaire, donc indépendante du pH. La posaconazole en comprimés a une formulation à base de polymère hydrophobe qui limite l’effet du pH, mais pas complètement. Et oui, le cola (pH ~2,5) agit comme un agent de solubilisation par acidification locale. Tolsura utilise une matrice lipidique qui protège le composé de l’environnement gastrique. C’est de la pharmacokinétique de haut niveau. Et si vous ne comprenez pas ça, vous ne devriez pas prescrire.
Antoine Boyer
Je tiens à remercier l’auteur pour cette analyse rigoureuse et extrêmement bien documentée. Il est rare de voir un article aussi précis sur une interaction pharmacologique souvent négligée. Les données présentées, notamment les pourcentages de réduction d’AUC et les références aux études de Duke et d’EUCAST, sont impeccables. La distinction entre les formulations d’itraconazole est particulièrement précieuse pour la pratique clinique. La recommandation d’un dosage plasmatique pour les traitements critiques est une excellente pratique, et l’alerte sur la résistance fongique est d’une importance capitale. Ce type de contenu devrait être diffusé dans toutes les formations médicales et pharmaceutiques. Un travail exemplaire.
fleur challis
Je savais que les IPP étaient dangereux, mais là, c’est une bombe à retardement. Vous savez ce qui est pire ? Que les gens prennent de l’omeprazole pour une simple indigestion. Et maintenant, on apprend que ça peut les tuer silencieusement. Et les médecins ? Ils ne disent rien. Parce que si on arrête les IPP, les patients vont dire « je me sens pire ». Donc on continue. C’est le cercle vicieux de la médecine moderne : on traite les symptômes, pas les causes. Et quand ça échoue, on ajoute un autre médicament. Et un autre. Et un autre. Jusqu’à ce que le corps lâche. Et là, on dit : « c’était inévitable ».
Je ne prends plus d’IPP depuis 5 ans. J’ai changé mon alimentation. J’ai perdu du poids. Je n’ai plus de brûlures. Et je vis mieux. Parce que la solution, ce n’est pas une pilule. C’est une vie différente.
Alain Sauvage
Je suis étudiant en pharmacie, et j’ai eu un exposé sur cette interaction l’année dernière. Ce que j’ai trouvé le plus fou, c’est que la plupart des étudiants n’avaient jamais entendu parler de cette interaction, même en 4e année. On apprend les interactions avec les antibiotiques, les anticoagulants… mais pas avec les antifongiques. Pourquoi ? Parce qu’on les considère comme « moins importants ». Mais les infections fongiques, c’est une cause majeure de mortalité chez les immunodéprimés. On ne peut pas les ignorer.
Je me suis renseigné, et j’ai créé une fiche pour mes camarades. Si vous êtes dans le domaine, partagez ça. C’est une question de sécurité des patients. Pas de mode.
Nicole Frie
Donc en résumé : si vous prenez un IPP, vous êtes un idiot. Et si vous ne le savez pas, vous êtes encore plus idiot. Bravo pour cette découverte révolutionnaire. Je vais appeler mon médecin pour lui dire qu’il est un criminel.
Antoine Boyer
Je tiens à répondre à la remarque de @6390 : la critique acerbe ne résout pas les problèmes. Ce qui compte, c’est l’éducation. Ce post n’est pas un accusatoire, c’est un outil. Et vous avez raison de souligner l’urgence. Mais la colère, sans action structurée, reste stérile. Ce que nous devons faire, c’est exiger des systèmes de santé qu’ils intègrent ces alertes dans les dossiers médicaux électroniques. Ce que nous devons faire, c’est former les pharmaciens à vérifier systématiquement cette interaction. Ce que nous devons faire, c’est sensibiliser les patients. Pas les blâmer. Les éclairer.